Phân Loại Khiếm Khuyết Mô Mềm Quanh Implant (PSTD) Chi Tiết (2026)
Mục tiêu của phục hình implant vùng thẩm mỹ là thiết lập lại chức năng đồng thời hòa hợp với răng tự nhiên. Không thể phân biệt được răng “thật” với răng “giả” là điều cơ bản khi đáp ứng nhu cầu của bệnh nhân.
Giải phẫu mô mềm quanh Implant so với răng tự nhiên
Trong các tình huống lý tưởng ở vùng thẩm mỹ, mặt ngoài của implant phải được đặt ở vị trí cách viền niêm mạc của phục hình trong tương lai từ 3 đến 3,5 mm, mặt ngoài này phải ở cùng mức và có cùng hình vỏ sò với răng đối. Tương ứng, ở răng tự nhiên, mào xương mặt ngoài nằm cách viền nướu khoảng 3 đến 3,5 mm.
Trên răng tự nhiên, các mô mềm được gắn vào bề mặt chân răng thông qua mô liên kết được tạo thành từ các sợi vuông góc được khoáng hóa bên trong xê măng chân răng.

Có một số đặc điểm lâm sàng và mô học giống nhau giữa niêm mạc quanh implant và nướu, nhưng cũng có một số khác biệt quan trọng.
Cũng giống như nướu, bề mặt bên ngoài của niêm mạc quanh implant cũng được lót bằng biểu mô miệng sừng hóa, liên tục với biểu mô khe nướu và biểu mô rào cản mỏng kết thúc ở khoảng 1 đến 1,5 mm phía trên mào xương.
Điểm khác biệt cốt lõi: Không giống như các sợi trên xương quanh răng được đưa vào xê măng chân răng thông qua sự gắn kết của mô liên kết, các sợi collagen của mô liên kết quanh implant chạy theo hướng song song với bề mặt implant hướng về phía rìa mô mềm, chỉ tạo ra sự bám dính chứ không phải bám dính thực sự (attachment).
Thuật ngữ mô mềm trên mào xương quanh implant (PST) dùng để chỉ các mô mềm bao quanh implant và có kích thước dọc tương ứng với khoảng cách từ mào xương đến viền niêm mạc. Cái gọi là đường xuyên niêm mạc (transmucosal path) là mô chạy từ phần cao nhất của xương tiếp xúc với implant đến viền nướu. Trong vùng thẩm mỹ, đường xuyên niêm mạc và mô mềm trên mào xương hầu như luôn trùng nhau.
Mặt khác, kênh niêm mạc (hoặc đường hầm niêm mạc), chỉ nhìn thấy được sau khi tháo mão răng, tương ứng với mặt bên trong của mô mềm quanh implant không bám dính vào bề mặt implant-phục hình.



Để ngăn chặn tình trạng tụt viền niêm mạc (Nẻ mô mềm quanh implant – PSTD) hoặc sự đổi màu mô mềm thành xám, nên ghép mô mềm. Thách thức là thiết lập độ dày mô mềm tối thiểu cho phép duy trì ổn định khi đối mặt với vi khuẩn hoặc chấn thương chải răng.
Cân nhắc rằng ở răng tự nhiên, vùng bị thâm nhiễm viêm là khoảng 1 đến 1,5 mm, do đó độ dày của mô liên kết phải lớn hơn 1,5 mm để đảm bảo vùng mô khỏe mạnh hỗ trợ mạch máu. Ngoài ra, cần ít nhất 2 đến 3 mm độ dày mô quanh implant để tránh sự đổi màu xám. Kết luận: Mô mềm trên xương đòi hỏi một lớp dày ít nhất là 2 mm để tránh tụt niêm mạc và đổi màu.

Các mô sừng hóa (KT) được đo từ viền niêm mạc của mão đến điểm nối niêm mạc nướu. Chiều cao của các mô sừng hóa không tương quan trực tiếp với sự phát triển của PSTD, nhưng nó có thể giúp che giấu các thành phần implant-phục hình và giúp kiểm soát mảng bám hiệu quả hơn.

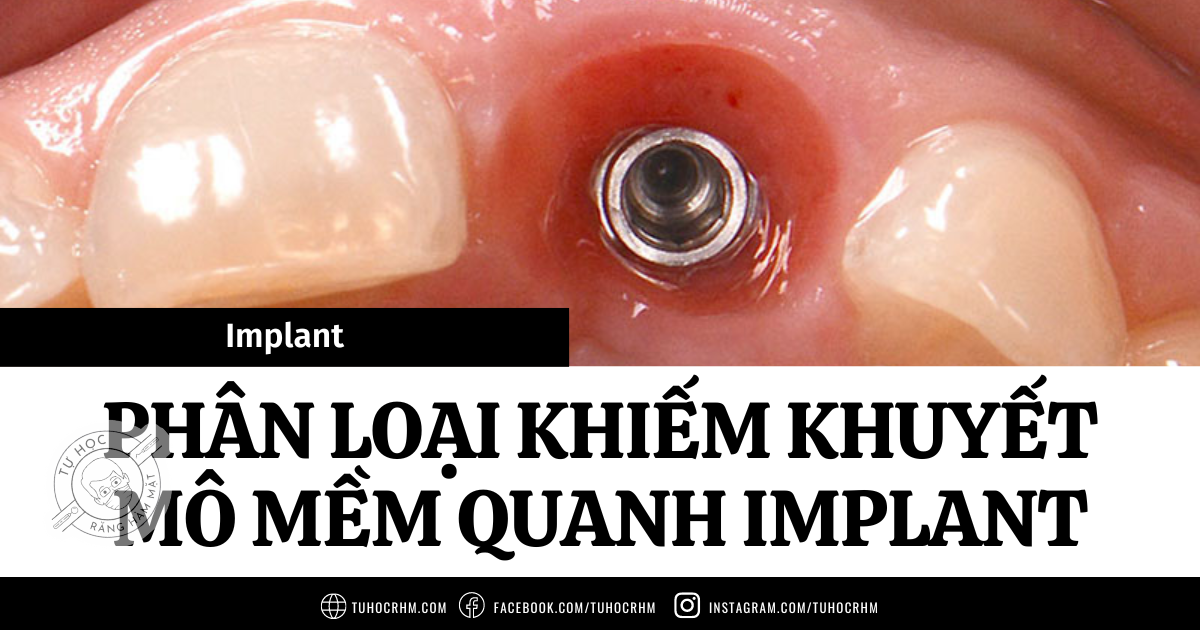
Nứt / Nẻ mô mềm quanh implant (PSTD) là gì?
Thuật ngữ nẻ mô mềm quanh implant (PSTD - Peri-implant Soft Tissue Dehiscence) mô tả tình trạng tụt viền niêm mạc mặt ngoài tại vị trí implant. Do thiếu điểm tham chiếu cố định (như CEJ ở răng thật), chúng tôi định nghĩa PSTD là bất kỳ sự di chuyển về phía chóp nào của bờ niêm mạc quanh implant so với vị trí thẩm mỹ lý tưởng của nó (được biểu thị bằng viền nướu của răng tự nhiên đối bên).

Biến chứng của PSTD:
- Tăng kích thước (chiều dài) của phục hình so với răng tự nhiên.
- Để lộ bề mặt kim loại (implant hoặc abutment).
- Đổi màu xám của mô mềm mặt ngoài.
- Thân implant lộ ra dễ tích tụ mảng bám, khởi phát viêm quanh implant.

Các yếu tố gây ra khiếm khuyết mô mềm quanh Implant
Vị trí implant
Yếu tố nguy cơ quan trọng nhất. Vị trí quá gần về phía ngoài (buccal) tạo ra áp lực lên các mô mềm, làm chúng mỏng đi và dễ tụt. Tương tự, implant nghiêng ngoài quá mức hoặc đặt quá sâu về phía chóp cũng tạo điều kiện cho PSTD phát triển.


Mô mềm
Độ dày của mô mềm mặt ngoài bị giảm (kiểu hình nướu mỏng) có nguy cơ tụt cao hơn. Độ dày tối thiểu cần thiết ở mặt ngoài là ít nhất 2 mm. Dải mô sừng hóa (KT) hẹp và ngách hành lang nông cũng khiến bệnh nhân khó kiểm soát mảng bám, trở thành yếu tố ảnh hưởng đến PSTD.


Mô cứng
Sự hiện diện của thành xương mặt ngoài dày là quan trọng để nâng đỡ các mô mềm. Sự vắng mặt của thành xương ngoài (nẻ xương) là tình trạng thuận lợi cho sự tiến triển về phía chóp của PSTD, dẫn đến lộ bệnh lý bề mặt implant. Vị trí của mào xương mặt bên (kẽ răng) cũng ảnh hưởng; mất gai nướu thường đi đôi với PSTD mặt ngoài.




Implant
- Đường kính: Implant đường kính lớn dễ gây PSTD do hạn chế giải phẫu phía ngoài, làm mỏng mô mềm.
- Kết nối: Chuyển tiếp bệ (Platform switching) và hệ thống hình nón giúp duy trì mào xương và ổn định mô mềm tốt hơn.


Phân Loại Khiếm Khuyết Mô Mềm Mặt Ngoài Quanh Implant Của Martina Stefanini
Sự phân loại này nhằm đề xuất một sơ đồ quyết định, hướng dẫn bác sĩ lựa chọn phương pháp điều trị phù hợp để đạt được sự bao phủ hoàn toàn phần nẻ (CDC). Phân loại này áp dụng cho implant đặt đúng vị trí, tích hợp xương và không có dấu hiệu viêm quanh implant.
Bao gồm 4 Lớp (Classes) dựa trên vị trí phục hình và platform implant, và 3 Phân lớp (Sub-classes) dựa trên chiều cao gai nướu.
4 Lớp (Classes)
Loại I: Viền mô mềm phía ngoài đúng vị trí thẩm mỹ, nhưng implant/abutment nhìn thấy được qua niêm mạc (đổi màu xám) do thiếu độ dày mô mềm.

Loại II: Bờ mô mềm mặt ngoài bị tụt (chóp hơn vị trí lý tưởng), nhưng profile của phục hình nằm bên trong (phía khẩu cái) đường cong tưởng tượng đi qua profile mặt ngoài của các răng lân cận.

Loại III: Bờ mô mềm bị tụt, và profile của phục hình nằm bên ngoài (phía môi) đường cong tưởng tượng. Bắt buộc phải tháo phục hình để đánh giá platform. Ở Loại III, platform implant nằm bên trong (phía khẩu cái) đường thẳng tưởng tượng nối viền nướu các răng liền kề.


Loại IV: Bờ mô mềm bị tụt, profile phục hình nằm bên ngoài. Sau khi tháo phục hình, platform implant cũng nằm bên ngoài (phía môi) đường thẳng tưởng tượng nối viền nướu các răng liền kề.

3 Phân Lớp (Sub-classes) dựa trên gai nướu
a) Đỉnh của cả hai gai nướu cách cổ răng $\ge 3$ mm so với vị trí lý tưởng của viền mô mềm. b) Đỉnh của ít nhất một gai nướu cách cổ răng $< 3$ mm. c) Đỉnh của ít nhất một gai nướu ở cùng mức hoặc tụt hơn (về phía chóp) so với vị trí lý tưởng của viền mô mềm. (Loại I không có phân lớp c).



Sơ Đồ Cây Quyết Định Lâm Sàng
Theo các tác giả, có ba phương pháp điều trị cơ bản cho PSTD:
- Vạt đưa về phía cổ + ghép mô liên kết (không cần tháo phục hình hiện có).
- Phương pháp kết hợp phục hình - phẫu thuật - phục hình (Tháo mão, dùng mão tạm điều hướng mô).
- Ghép mô mềm bằng phương pháp lành thương vùi (Submerged) và tiếp theo là dùng tissue punch để uncover implant.
Lớp Ia: Thiếu thể tích ngoài trong, gai nướu $\ge 3$ mm.
- Điều trị: Vạt đưa về phía cổ + ghép mô liên kết để tăng độ dày, che màu xám.

Lớp Ib: Thiếu thể tích ngoài trong, gai nướu $< 3$ mm.
- Điều trị: Phục hình - Phẫu thuật - Phục hình. Tháo mão, dùng mão tạm ngắn để kích thích mô mềm mặt bên phát triển.

Lớp IIa: Tụt nướu, profile nằm trong, gai nướu $\ge 3$ mm.
- Điều trị: Không cần tháo phục hình. Vạt đưa về phía cổ + ghép mô liên kết để che phủ PSTD và tăng độ dày.

Lớp IIb: Tụt nướu, profile nằm trong, gai nướu $< 3$ mm.
- Điều trị: Tháo mão, đặt mão tạm ngắn hơn, mài nhỏ abutment để thúc đẩy mô kẽ răng phát triển tạo "eo". Sau 2 tháng, phẫu thuật vạt + ghép mô.


Lớp IIc: Tụt nướu, profile nằm trong, gai nướu tụt nghiêm trọng.
- Điều trị: Lành thương vùi (Submerged). Tháo mão, đặt vít đóng. Ghép mô liên kết để tăng thể tích. Sau khi trưởng thành, mở implant bằng phương pháp không lật vạt.


Lớp IIIa: Tụt nướu, profile mão nằm ngoài, platform nằm trong, gai nướu $\ge 3$ mm.
- Điều trị: Tháo mão (để khắc phục profile lồi), đặt mão tạm nhỏ. Vạt đưa về phía cổ + ghép mô liên kết.

Lớp IIIb: Tụt nướu, profile mão nằm ngoài, platform nằm trong, gai nướu $< 3$ mm.
- Điều trị: Tương tự IIb (Phục hình - Phẫu thuật - Phục hình) nhưng bắt buộc thay đổi profile bằng mão tạm.


Lớp IIIc: Tụt nướu, profile mão nằm ngoài, platform nằm trong, gai nướu tụt nghiêm trọng.
- Điều trị: Lành thương vùi (Submerged). Tháo mão, đặt vít đóng, ghép nền mô liên kết.


Lớp IVa: Tụt nướu, profile và platform đều nằm ngoài, gai nướu $\ge 3$ mm.
- Điều trị: Vị trí lệch ngoài của platform đòi hỏi phải tháo phục hình, dùng abutment nghiêng khẩu cái và mão tạm thu nhỏ. Chờ mô kẽ phát triển rồi phẫu thuật.


Lớp IVb: Tụt nướu, profile và platform đều nằm ngoài, gai nướu $< 3$ mm.
- Điều trị: Ghép mô mềm + lành thương vùi. Biến vị trí thành vùng mất răng tạm thời để tái tạo.


Lớp IVc (Và các trường hợp sai lệch quá mức):
- Điều trị: Không thể điều trị PSTD. Để đáp ứng thẩm mỹ, chỉ định tháo bỏ implant.


Nguồn tham khảo: Zucchelli, G., Mazzotti, C., Monaco, C., Stefanini, M., Gori, G., & Rendón, A. (2023). Mucogingival esthetic surgery around implants. Quintessence Publishing.
Tự học RHM
- Website: https://tuhocrhm.com/
- Facebook: https://www.facebook.com/tuhocrhm
Nha Khoa Asia
Hệ thống nha khoa uy tín hàng đầu, mang lại nụ cười rạng rỡ cho hàng triệu khách hàng.
