Kỹ Thuật BOPT: Mài Sửa Soạn Răng Không Đường Hoàn Tất (2026)
Giới thiệu
 Giải phẫu vùng khe nướu. Lưu ý các cấu trúc liên quan trong kỹ thuật này là: biểu mô khe nướu/tự do (sulcular epithelium), biểu mô kết nối/bám dính (junctional epithelium), mô liên kết (connective tissue)
Giải phẫu vùng khe nướu. Lưu ý các cấu trúc liên quan trong kỹ thuật này là: biểu mô khe nướu/tự do (sulcular epithelium), biểu mô kết nối/bám dính (junctional epithelium), mô liên kết (connective tissue)
Đường hoàn tất (ĐHT) được xác định dựa trên hình thái của nó, có thể là theo chiều ngang hoặc dọc. Các kiểu ĐHT nằm ngang thường có một góc 90 hoặc 120 độ, một bờ vai nghiêng, hoặc bờ cong. Đối với ĐHT theo chiều dọc, thường thấy nhất là ĐHT dạng bờ dao (knife-edge).
Một phương thức tiếp cận khác của ĐHT theo chiều dọc là BOPT (Biologically Oriented Preparation Technique - Kỹ thuật sửa soạn định hướng sinh học) được giới thiệu bởi bác sĩ Ignazio Loi, với sự sửa soạn không có đường kết thúc (đường hoàn tất). Kỹ thuật này loại bỏ độ lồi ở vùng CEJ (đường nối men-xê măng) để tạo một emergence profile (độ nhô/biên dạng xuất hiện) mới cho mão răng. Cùng lúc đó, nạo bằng dụng cụ xoay (rotary curettage hay gingitage) được thực hiện trong khe nướu.
BOPT là kỹ thuật mài sửa soạn răng không có ĐHT. Trong kỹ thuật này, bác sĩ sẽ sử dụng mũi khoan chủ động xâm lấn khe nướu nhằm tạo điểm chảy máu, kích thích sự lành thương của mô mềm quanh răng. Kết hợp với phục hình tạm được làm đúng trong khoảng thời gian 4 tuần, nướu sẽ trở nên dày hơn, thẩm mỹ hơn và phù hợp với độ nhô của răng.
Kỹ thuật này được sáng tạo dựa trên quy trình nha chu phục hồi của những năm 80 và 90, như sửa soạn ĐHT bờ dao và dùng dụng cụ xoay để nạo. Tuy nhiên, nạo nướu trong BOPT có hơi khác so với truyền thống. Nạo trong nha chu là một điều trị hướng đến mô mềm của túi nha chu, nhằm loại bỏ mô loét và viêm mãn tính.
Trong BOPT, với những bệnh nhân có mô nha chu khỏe mạnh, việc nạo sẽ loại bỏ hoàn toàn biểu mô khe nướu và biểu mô kết nối, để lộ mô liên kết ra. Nó sẽ kích thích chảy máu, sau đó tạo cục máu đông lấp đầy vùng mô liên kết trên mào xương. Cục máu đông này sau đó sẽ giúp ổn định emergence profile mới của phục hình, khi nó được thay thế bởi mô liên kết trưởng thành, tạo ra cấu trúc và bám dính mới. Bằng cách này, cùng sự trợ giúp của phục hình tạm, mô nha chu được điều chỉnh về hình dạng và vị trí, khít sát với dạng nhô của phục hình. Nó sẽ mô phỏng thân răng giải phẫu của răng tự nhiên, tạo một đường nối men-xê măng mới, được gọi là đường nối men – xê măng – phục hình (Prosthetic Cementoenamel Junction - PCEJ).
Ưu và nhược điểm của BOPT
Ưu điểm
Đầu tiên, việc sửa soạn theo chiều dọc cho phép bảo tồn tối đa cấu trúc răng khỏe. Răng được sửa soạn có thể là răng được điều trị nội nha/nha chu, răng sống ở bệnh nhân trẻ tuổi cần thay đổi về hình dạng và màu sắc, răng bị xói mòn, mài mòn, hoặc răng sâu ở 1/3 cổ răng. Hơn nữa, phương pháp này hạn chế kích ứng tủy răng ở các răng sống vì nó bảo tồn khoảng cách từ tủy đến cổ răng.
Thứ hai, loại sửa soạn này cho phép các bác sĩ chỉnh sửa vị trí của phần tiếp giáp men-xi măng giải phẫu ở những răng chưa mài (Hình 23.3a – d) và loại bỏ các ĐHT đã được sửa soạn từ trước (phục hình lại cùi răng cũ). “Đường nối men xê măng phục hình (PCEJ)” mới được tạo ra có thể di chuyển đường hoàn tất của phục hồi ở các chiều cao khác nhau so với khe nướu (thường dưới 0,5–1 mm), tùy thuộc vào khoảng sinh học hiện có.
BOPT cũng cho phép bác sĩ cân bằng độ nhô (profile) của răng và điều chỉnh nó cho phù hợp với PCEJ mới. Do CEJ được tổ chức lại, độ dày của nướu được tăng lên, và mô mềm được ổn định hơn nữa trong trung và dài hạn. Về sinh lý, mô nướu tăng sinh theo cách tương tự như trong quá trình chữa lành vết thương. Hiện tượng trưởng thành của mô được gọi là cơ chế truyền, nơi các kích thích cơ học từ mão tạm chuyển thành kích thích hóa học để tế bào tăng trưởng.
Do cấu tạo của phục hình theo chiều dọc, kỹ thuật này giúp làm tăng độ lưu giữ, đơn giản hóa quy trình lấy dấu (vì không cần tìm viền ĐHT ngang) và tạo ra sự khít sát hoàn hảo. Nhiều bằng chứng gần đây cho thấy sửa soạn theo chiều dọc không làm hại đến sự tồn tại lâu dài của phục hình sứ (kim loại, lithium disilicate, zirconia). Phục hình zirconia kháng gãy rất tốt kể cả khi không có ĐHT nâng đỡ theo chiều ngang.
Nhược điểm
Một trong những vấn đề chính của sửa soạn theo chiều dọc là khó định vị viền của phục hình vì không có ĐHT có thể nhìn thấy được. Điều này khiến kỹ thuật phức tạp và tốn thời gian hơn. Nó cũng làm bác sĩ khó khăn trong việc xác định sự khít sát sau cùng và loại bỏ xi măng dư.
Nha sĩ và kỹ thuật viên phải có kinh nghiệm để tránh xâm lấn không kiểm soát vào khe nướu. Thêm nữa, mặc dù kỹ thuật này giúp tối ưu hóa độ dày của nướu, nó bắt buộc cần 4 tuần lành thương với phục hình tạm được đệm/điều chỉnh kỹ lưỡng, đây là lý do mà nhiều bệnh nhân có thể không đồng ý thực hiện do tốn thời gian.
Quy trình thực hiện
 Các bước mài sửa soạn theo BOPT
Các bước mài sửa soạn theo BOPT
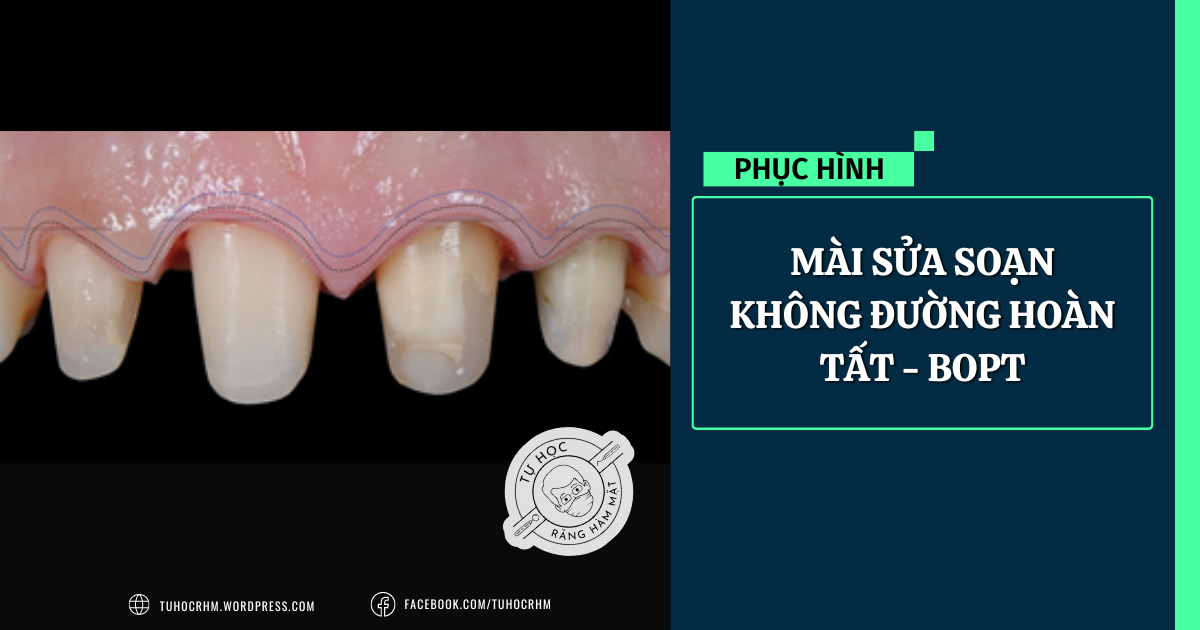
- Gingitage (Xâm lấn khe nướu): Một mũi khoan trụ đầu tròn đường kính 1.2mm, độ thô 100 µm được đặt trong khe nướu nghiêng góc 10-15 độ so với trục răng, đầu mũi khoan đưa xuống dưới CEJ 1mm nhằm chạm tới giao diện giữa biểu mô bám dính và mô liên kết. Mặt ngoài của mũi khoan sẽ khử biểu mô của biểu mô tự do và biểu mô bám dính, làm chảy máu để tạo cục máu đông kích thích tạo bám dính mới. Mặt trong của mũi khoan sẽ loại bỏ bớt 1 ít mô thân răng.
- Xóa đường hoàn tất cũ: Đặt mũi khoan song song với trục răng. Điều này giúp loại bỏ ĐHT tồn tại từ trước và làm phẳng thân răng theo chiều dọc.
- Hoàn thiện: Mũi khoan được đặt hơi hội tụ về cạnh cắn (khoảng 6 độ) để tạo đường trượt cho mão. Lặp lại với các mũi khoan mịn hơn để tạo bề mặt trơn láng.
Làm mão tạm
Dựa vào mẫu wax-up, KTV đã làm 1 mão nhựa (vỏ rỗng) với đường viền mô phỏng theo viền nướu. Sau khi thử độ khít (hình 4), răng được phủ glycerin rồi đệm mão (reline) bằng nhựa tự cứng (Hình 5). Sau khi đông, mão tạm sẽ có 2 vùng riêng biệt: 1 đường vát mỏng ở trong (phần trong khe nướu), và phần dày phía ngoài là hình dạng của viền nướu (Hình 6 và 7).
Khoảng trống giữa hai phần sẽ được lấp đầy bằng nhựa acrylic lỏng hoặc composite lỏng (Flowable) để làm dày phần cổ phía trên đường kết thúc và cho phép tạo dạng nhô (emergence profile) cho mão tạm (Hình 8a – 8c). Vật liệu thừa được loại bỏ, kết nối đường hoàn tất với dạng trồi của thân răng (Hình 9). Bằng cách này, một góc mở mới của khe nướu sẽ được hình thành cùng với một CEJ mới (PCEJ), không sâu hơn 0,5 đến 1 mm, tôn trọng hoàn toàn khoảng sinh học (Hình 10).
Sau khi đánh bóng cẩn thận, mão được gắn bằng xi măng tạm. Phần viền mão tạm trong khe nướu sẽ nâng đỡ độ cong của nướu, cho phép ổn định cục máu đông thành một mô nướu có cấu trúc hoàn chỉnh. Quá trình chữa lành sẽ làm nướu bám lại, dày lên và ôm sát theo emergence profile của mão tạm (Hình 11a – 11e).
Lấy dấu
Sau tối thiểu 4 tuần, mô nướu sẽ ổn định và có thể lấy dấu để hoàn thiện phục hình. Việc không có ĐHT ngang làm quy trình lấy dấu nhanh và đơn giản hơn. Nên sử dụng hai chỉ co nướu để khe nướu được thể hiện rõ hơn, giúp KTV xác định chính xác đáy khe nướu.
Quy trình labo
Vùng lồi của dấu sẽ giúp KTV xác định vùng hoàn tất trên mẫu hàm. KTV sẽ dùng bút đánh dấu màu đen để vẽ lại viền nướu trên mẫu. Sau đó, gọt bỏ vùng nướu quanh thân răng để bộc lộ vùng chân răng (Hình 12). Đáy khe nướu lộ ra sẽ được đánh dấu bằng bút màu xanh.
"Đường kết thúc" (PCEJ) sẽ được KTV tự do đánh dấu bằng bút màu đỏ nằm ở khoảng giữa đường đen và đường xanh (Hình 13). Định vị đường đỏ này ở phía chóp hay phía cổ hơn sẽ phụ thuộc vào độ sâu khe nướu và yêu cầu thẩm mỹ, nhưng tuyệt đối không được xâm lấn vào bám dính biểu mô (vượt quá đường xanh).
Kỹ thuật BOPT dựa trên khái niệm "nướu tự điều chỉnh theo profile của thân răng chứ không phải ngược lại". Việc tạo ra các độ nhô được KTV thực hiện trên mẫu hàm mà không có thành phần nướu, tạo ra một đường viền lý tưởng (Hình 14). Phục hình sau đó được đặt lại trên mẫu hàm có nướu mềm (Hình 15a – 15e) để đánh giá sự chèn ép viền nướu.
Các ca lâm sàng BOPT
Ca lâm sàng 1

 Hình 23.2: (a) Răng có chốt kim loại cũ. (b) Sau sửa soạn BOPT xóa ĐHT cũ. (c-e) Đệm mão tạm tạo emergence profile. (f) Cắt gọt viền mão tạm. (g-h) Nướu lành thương dày lên sau 4 tuần. (i-j) Lấy dấu và vẽ đường PCEJ (màu đỏ) trên Die. (k-l) Mão Zirconia sau cùng với nướu ôm sát, dày và khỏe mạnh.
Hình 23.2: (a) Răng có chốt kim loại cũ. (b) Sau sửa soạn BOPT xóa ĐHT cũ. (c-e) Đệm mão tạm tạo emergence profile. (f) Cắt gọt viền mão tạm. (g-h) Nướu lành thương dày lên sau 4 tuần. (i-j) Lấy dấu và vẽ đường PCEJ (màu đỏ) trên Die. (k-l) Mão Zirconia sau cùng với nướu ôm sát, dày và khỏe mạnh.
Ca lâm sàng 2

 Hình 23.3: (a-b) Răng cối nhỏ tối màu, sai hướng. (c-d) Sửa soạn BOPT. (e-g) Đệm và gắn mão tạm. (h-k) Sau 4 tuần, mô nướu đã được tái tạo hình dáng (mô phỏng đúng emergence profile của mão tạm). (l-n) Lấy dấu và gắn mão sứ sau cùng.
Hình 23.3: (a-b) Răng cối nhỏ tối màu, sai hướng. (c-d) Sửa soạn BOPT. (e-g) Đệm và gắn mão tạm. (h-k) Sau 4 tuần, mô nướu đã được tái tạo hình dáng (mô phỏng đúng emergence profile của mão tạm). (l-n) Lấy dấu và gắn mão sứ sau cùng.
Nguồn tham khảo:
- Loi, I., & Di Felice, A. (2013). Biologically oriented preparation technique (BOPT): a new approach for prosthetic restoration of periodontically healthy teeth. The European journal of esthetic dentistry.
- Agustín-Panadero, R., & Solá-Ruíz, M. F. (2015). Vertical preparation for fixed prosthesis rehabilitation in the anterior sector. The Journal of Prosthetic Dentistry.
- Serra-Pastor, B., et al. (2021). Periodontal behavior and patient satisfaction of anterior teeth restored with single zirconia crowns using a biologically oriented preparation technique. Journal of Clinical Medicine.
- Tabrizi, R., Ghasemi, S., & Stevens, M. R. (2021). Innovative Perspectives in oral and maxillofacial surgery. Springer.
Nha Khoa Asia
Hệ thống nha khoa uy tín hàng đầu, mang lại nụ cười rạng rỡ cho hàng triệu khách hàng.











