TMJ: Dời Đĩa Khớp Không Hồi Phục - Chẩn Đoán & Điều Trị (2026)
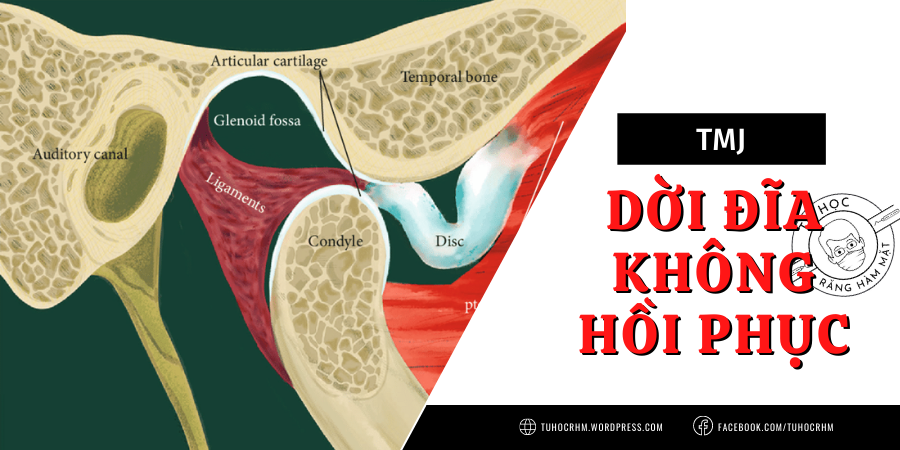
Căn nguyên
Chấn thương (lớn và vi mô) là những nguyên nhân thường gặp nhất của dời đĩa không hồi phục.
Bệnh sử
Bệnh nhân thường kể lại chính xác sự khởi phát của rối loạn này. Một sự thay đổi đột ngột trong phạm vi chuyển động của hàm dưới xảy ra mà bệnh nhân cảm nhận rất rõ ràng. Bệnh sử có thể cho thấy sự gia tăng dần các triệu chứng trong khớp trước khi trật khớp. Thông thường, âm thanh khớp (tiếng kêu lục cục) không còn xuất hiện ngay sau khi trật hoặc dời đĩa không hồi phục.
Đặc điểm lâm sàng
Khám cho thấy há miệng bị giới hạn (chỉ mở được khoảng 25-30mm) với sự lệch nhẹ hàm dưới sang bên bị bệnh trong quá trình há tối đa. Chuyển động từ khớp cắn trung tâm sang bên bệnh thì bình thường, trong khi chuyển động sang bên lành bị giới hạn.
Điều trị chính
Trong tình trạng dời và trật đĩa có hồi phục, khí cụ định vị phía trước sẽ tái lập mối quan hệ đĩa khớp – lồi cầu bình thường. Tuy nhiên, một khí cụ định vị phía trước cho bệnh nhân bị dời đĩa không hồi phục sẽ chỉ làm trầm trọng thêm tình trạng bệnh bằng cách ép đĩa về phía trước nhiều hơn. Do đó, một khí cụ định vị phía trước là chống chỉ định cho những bệnh nhân này. Những bệnh nhân có biểu hiện trật đĩa không hồi phục (Hình 13-11) phải được xử trí theo cách khác.

Khi tình trạng trật là cấp tính, liệu pháp ban đầu nên bao gồm nỗ lực làm lui sau hoặc bắt lại đĩa khớp bằng các thao tác thủ công. Thao tác này có thể rất thành công với những bệnh nhân đang trải qua giai đoạn khóa hàm lần đầu tiên. Ở những bệnh nhân này, rất có thể các mô vẫn khỏe mạnh và đĩa không bị thay đổi hình thái. Nếu đĩa vẫn duy trì hình dạng ban đầu (mỏng nhất ở vùng trung gian và dày hơn ở phía trước và phía sau), có hy vọng rằng nếu đĩa được đặt lại vị trí, nó sẽ có khả năng giữ ở vị trí bình thường. Tuy nhiên, một khi đĩa mất hình thái bình thường, cơ hội duy trì đĩa tại chỗ sẽ trở nên xa vời.
Những bệnh nhân có tiền sử khóa hàm lâu ngày sẽ có khả năng là đĩa và dây chằng đã trải qua những thay đổi. Những thay đổi này sẽ gây khó khăn cho bác sĩ lâm sàng trong việc lui sau và duy trì vị trí đĩa thích hợp. Theo nguyên tắc chung, khi bệnh nhân báo cáo tiền sử bị khóa một tuần hoặc ít hơn, thao tác nắn thường thành công. Ở những bệnh nhân có tiền sử lâu hơn, tỷ lệ thành công giảm nhanh chóng.
Kỹ thuật nắn chỉnh thủ công
Sự thành công của thao tác thủ công để giảm trật khớp đĩa sẽ phụ thuộc vào ba yếu tố:
- Sự thư giãn cơ: Cơ chân bướm ngoài bó trên phải được thư giãn để cho phép lui đĩa thành công. Nếu cơ này bị co thắt vì đau, có thể phải tiêm thuốc gây tê trước khi cố gắng lui đĩa.
- Tăng không gian khớp: Không gian đĩa phải được tăng lên để đĩa có thể định vị lại trên lồi cầu. Bệnh nhân phải được khuyến khích thư giãn và tránh đóng miệng mạnh để giảm áp lực nội khớp.
- Vị trí lồi cầu: Lồi cầu phải ở vị trí tịnh tiến cực đại về phía trước để tận dụng lực kéo của lá sau đĩa trên.
Các bước thực hiện:
- Nỗ lực làm lui đĩa đầu tiên nên bắt đầu bằng cách để bệnh nhân cố gắng tự giảm trật khớp. Với các răng hơi cách nhau, bệnh nhân được yêu cầu di chuyển hàm về phía đối bên càng xa càng tốt. Từ vị trí lệch tâm này, miệng được mở ra tối đa.
- Nếu bệnh nhân không tự làm được, bác sĩ chỉ định hỗ trợ nắn bằng tay. Ngón tay cái được đặt trong miệng trên răng hàm dưới thứ hai ở bên bị ảnh hưởng. Các ngón tay còn lại đặt trên đường viền dưới của hàm trước so với vị trí ngón tay cái (Hình 13-12).

- Lực đi xuống chắc chắn nhưng có kiểm soát được tác động lên răng hàm cùng lúc lực hướng lên được đặt bởi các ngón tay trên phần trước bờ hàm dưới. Bàn tay còn lại giúp ổn định hộp sọ phía trên khớp.
- Trong khi khớp đang bị nắn, bệnh nhân hỗ trợ bằng cách từ từ đưa hàm dưới ra trước và sang bên đối diện (do đĩa thường bị trật ra trước - trong). Khi đã đưa sang bên và ra trước tối đa, bệnh nhân được yêu cầu thư giãn trong khi bác sĩ duy trì lực nắn liên tục từ 20 đến 30s.
Lưu ý: Bác sĩ cần đảm bảo không gây lực nặng lên khớp bình thường. Nếu bệnh nhân đau khớp bên kia, phải dừng lại ngay.
Sau khi nắn, bệnh nhân khép nhẹ miệng đến vị trí đối đầu của răng trước. Nếu đĩa đã lui thành công, bệnh nhân sẽ há miệng được hết cỡ (không bị giới hạn). Khi đó, một khí cụ định vị phía trước được đặt ngay lập tức để ngăn bệnh nhân cắn chặt răng sau làm trật đĩa trở lại.
Nên cho bệnh nhân đeo khí cụ định vị phía trước liên tục 2 đến 4 ngày đầu (để đĩa phục hồi hình thái), sau đó chỉ dùng ban đêm. Nếu thao tác nắn thất bại sau nhiều lần thử, đĩa có thể đã bị biến dạng vĩnh viễn.
Xử trí khi đĩa bị dời vĩnh viễn
Nếu đĩa bị dời vĩnh viễn, các nghiên cứu cho thấy theo thời gian, nhiều bệnh nhân vẫn đạt được chức năng khớp tương đối bình thường thông qua sự thích nghi của mô sau đĩa (tạo ra "pseudodisc" - đĩa giả).
Phương pháp tiếp cận bảo tồn được ưu tiên: Bệnh nhân nên được sử dụng một khí cụ ổn định để giảm lực lên mô sau đĩa, đặc biệt nếu có chứng nghiến răng khi ngủ. Chỉ khi các liệu pháp bảo tồn thất bại mới nên cân nhắc phẫu thuật.
Liệu pháp hỗ trợ
- Giáo dục bệnh nhân: Giải thích tình trạng bệnh. Do há miệng bị hạn chế, bệnh nhân thường cố ép há to, điều này sẽ làm tổn thương mô nội khớp thêm. Cần dặn dò không cố ép há miệng to trong giai đoạn cấp tính.
- Thích nghi tự nhiên: Với thời gian và sự thích nghi của mô, bệnh nhân sẽ từ từ há miệng lớn hơn (thường > 40mm) dù đĩa vẫn bị trật. Quá trình này có thể mất một năm hoặc hơn.
- Sinh hoạt: Ăn thức ăn mềm, nhai chậm, tránh kẹo cao su và các động tác gây đau.
- Thuốc và Vật lý trị liệu: Chườm nóng/lạnh, dùng NSAID giảm viêm đau. Các kỹ thuật tự điều chỉnh thể chất, tách khớp, điện âm có thể hỗ trợ hồi phục.
Cân nhắc phẫu thuật cho các rối loạn sắp xếp đĩa khớp
Phẫu thuật chỉ nên được xem xét khi liệu pháp bảo tồn không giải quyết được các triệu chứng đau nghiêm trọng hoặc có sự tiến triển của rối loạn chức năng làm ảnh hưởng chất lượng cuộc sống.
1. Chọc dò khớp (Arthrocentesis)
Đây là thủ thuật phẫu thuật bảo tồn nhất. Hai kim được đặt vào khớp để bơm rửa bằng nước muối vô trùng, nhằm loại bỏ các chất trung gian gây viêm và đau. Thủ thuật này thường kết thúc bằng việc bơm steroid hoặc natri hyaluronate vào khớp. Đối với khóa khớp cấp, có thể dùng một kim bơm ép dịch để giải phóng các bề mặt khớp dính (bơm khớp).
2. Nội soi khớp (Arthroscopy)
Ống nội soi được đưa vào khoảng khớp trên. Bác sĩ có thể quan sát, loại bỏ các dải dính và vận động khớp. Kỹ thuật này khá thành công trong việc giảm triệu chứng và cải thiện há miệng bằng cách tăng tính di động của đĩa chứ không hẳn là đưa đĩa về vị trí cũ.
3. Phẫu thuật mở khớp (Arthrotomy)
Khi cần can thiệp sâu hơn:
- Tạo hình đĩa (Sửa chữa): Loại bỏ một phần mô sau đĩa, kéo đĩa về phía sau và khâu cố định.
- Cắt bỏ đĩa (Discectomy): Nếu đĩa đã hỏng nặng, việc loại bỏ đĩa là bắt buộc, để lại một khớp xương - xương. Điều này sẽ tạo ra thay đổi hình thái xương nhưng thường lại không gây đau do quá trình thích ứng tự nhiên.
- Thay thế đĩa: Dùng vật liệu nhân tạo (Proplast-Teflon, Silastic) hoặc vật liệu tự thân (ghép da, mỡ, sụn tai). Tuy nhiên, vật liệu nhân tạo thường bị phân hủy và gây viêm nặng, nên hiện tại nha khoa ưu tiên phẫu thuật cắt bỏ đĩa và để khớp tự thích nghi thay vì thay thế bằng vật liệu lạ.
Cảnh báo: Phẫu thuật TMJ luôn tiềm ẩn nguy cơ sẹo xơ dính làm hạn chế há miệng và nguy cơ tổn thương dây thần kinh mặt. Chỉ dưới 5% bệnh nhân rối loạn TMJ thực sự cần đến phẫu thuật.

Nguồn: Okeson, J. P., & Okeson, J. P. (2013). Management of temporomandibular disorders and occlusion. St. Louis: Mosby.
Nha Khoa Asia
Hệ thống nha khoa uy tín hàng đầu, mang lại nụ cười rạng rỡ cho hàng triệu khách hàng.
