Cười Hở Nướu: Chẩn Đoán, Phân Loại APE Và Điều Trị (2026)
Một nụ cười đẹp là khi lộ toàn bộ răng hàm trên và 1mm nướu. Nướu lộ 2-3mm thì có thể chấp nhận được, còn bệnh nhân thường không hài lòng khi cười hở nướu lớn hơn (>3mm).

Điều cần thiết là đánh giá kích thước, hình dạng môi trên cũng như vị trí khi nói và với nụ cười tối đa hoặc cười nhẹ. Khi kích thước, hình dạng răng và vị trí viền nướu là bình thường, lộ nướu quá mức có thể là do:
- Xương hàm trên phát triển quá mức theo chiều dọc.
- Môi trên ngắn.
Trường hợp xương có thể được giải quyết bằng phẫu thuật hàm mặt để đưa hàm lên trên, trong khi hiện chưa có phương pháp điều trị hiệu quả nào cho tình trạng môi ngắn. Khi nghỉ, khoảng cách giữa giới hạn dưới của mũi và điểm nối của môi khô và ướt môi trên phải là 22 đến 24 mm đối với nam và 20 đến 22 mm đối với nữ.
Trường hợp thay đổi thẩm mỹ khuôn mặt không phải do môi hay do chiều cao hàm, bước tiếp theo là phân tích chi tiết các yếu tố răng miệng sau:
- Vị trí bờ nướu so với đường nối xi măng – men răng (CEJ) và mào xương mặt ngoài.
- Mối quan hệ thân răng-chân răng-xương ổ.
Những yếu tố này cần được đánh giá ở những bệnh nhân có nụ cười hở lợi kém thẩm mỹ để xác định liệu trường hợp này có liên quan đến chẩn đoán mọc răng thụ động hay không.
Sự mọc răng và các giai đoạn
Gottlieb và Orban (1933) định nghĩa sự mọc răng liên tục, là sự chuyển động về phía nhai liên tục mà răng trải qua trong suốt vòng đời của chúng và không dừng lại cho đến khi tiếp xúc với răng đối diện.
- Mọc răng chủ động tiền chức năng: Là sự di chuyển về mặt nhai của răng khi chúng nhô ra khỏi ổ răng xuyên qua nướu cho đến khi tiếp xúc với răng đối diện.
- Mọc răng theo chiều dọc chủ động: Trong suốt thời gian chức năng của răng diễn ra với sự kết hợp giữa sản xuất xê măng vùng chóp và sự phát triển của xương ổ răng ở đáy ổ răng. Sự kết hợp này bù đắp một phần cho sự mài mòn khớp cắn và sự phát triển theo chiều dọc của khuôn mặt.

Quá trình mọc răng thụ động
Quá trình này bắt đầu sau khi thân răng giải phẫu đã mọc hoàn toàn, có thể bị gây ra bởi sự tăng sinh về phía chóp của biểu mô kết nối dọc theo bề mặt răng, sự bong tróc của biểu mô bên dưới khe nướu và viền nướu bị teo. Sự di chuyển của đường nối răng – nướu tiếp tục cho đến khi đạt khoảng cách sinh lý từ 0,5 đến 2,0 mm phía trên CEJ.
Sự biến đổi có thể diễn ra trong suốt quá trình mọc răng thụ động. Mặc dù răng có thể đã ở vị trí cắn khớp, viền nướu vẫn còn ở 1/3 cổ hoặc giữa của thân răng giải phẫu, được gọi là “mọc răng thụ động delayed”, hầu hết được quan sát thấy ở bộ răng hỗn hợp.
Lưu ý: Phụ huynh thường thấy 1 vài răng với nướu ở vị trí sinh lý trước một số răng khác, và những răng này dài làm họ tưởng răng bị tụt nướu. Tuy nhiên nếu không lộ chân răng và CEJ thì đó không phải tụt nướu và có thể trấn an phụ huynh.


Trong hầu hết trường hợp, mọc răng thụ động được giải quyết bởi sự mọc hoàn toàn của bộ răng, sự phát triển xương hàm, và tương quan khớp cắn 2 hàm đúng.
Altered Passive Eruption (APE) - Rối loạn mọc răng thụ động
Khi mọc răng thụ động vẫn không hoàn tất sau khi bệnh nhân đã đến tuổi trưởng thành xương hàm (18-20 tuổi ở nữ, 20-22 tuổi ở nam), đó được gọi là altered passive eruption (APE – rối loạn mọc răng thụ động).
Coslet và cộng sự phân biệt 2 loại APE dựa vào tương quan giữa nướu và CEJ, và chia mỗi loại thành 2 tiểu loại dựa vào vị trí của CEJ với mào xương.
Phân loại theo Nướu và CEJ
- Loại 1: Viền nướu nằm về phía thân răng so với CEJ. Có 1 dải rộng nướu dính nằm về phía chóp, vượt qua mào xương; đường nướu – niêm mạc thì nằm về phía chóp so với mào xương.

- Loại 2: Viền nướu nằm về phía thân răng so với CEJ. Có 1 dải rộng nướu sừng hóa đi từ viền nướu tới CEJ; đường nối nướu – niêm mạc nằm tại CEJ.

Hai Tiểu loại (dựa vào CEJ và mào xương)
- Tiểu loại A: CEJ và mào xương ổ cách nhau 1-2mm. Đây là khoảng sinh lý và cho phép các sợi trên mào xương bám chính xác vào xê măng chân răng.

- Tiểu loại B: Mào xương trùng hoặc nằm về phía thân răng so với CEJ. Tình trạng này làm cho sợi trên mào xương không có chỗ bám vào xê măng chân răng, ngăn cản sự di chuyển về phía chóp của bộ phận bám dính trong suốt giai đoạn cuối của mọc răng thụ động.

Chẩn đoán lâm sàng APE
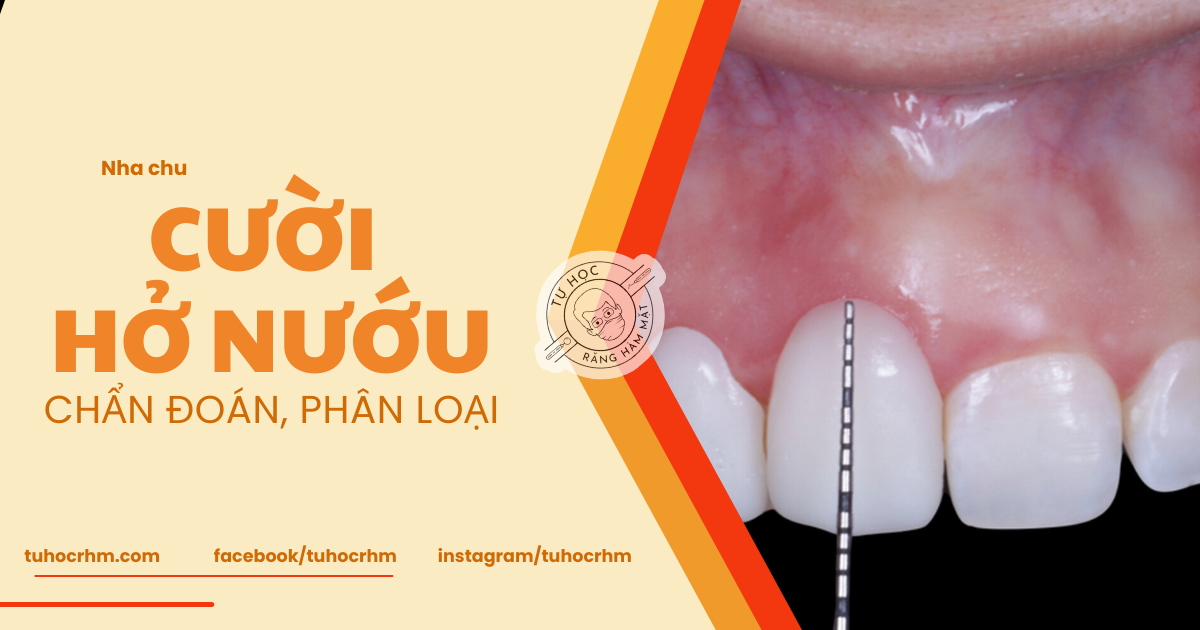
Mọc răng thụ động không phải là nguyên nhân duy nhất gây ra tình trạng thân răng lâm sàng ngắn (có thể do mòn răng, hình thái riêng lẻ...). Định vị CEJ với cây đo túi là căn bản để chẩn đoán phân biệt. Nếu CEJ nằm ở vị trí sinh lý trong khe nướu, APE được loại trừ.
Tuy nhiên xác định vị trí CEJ bằng cây đo túi là không dễ ở Bệnh nhân APE vì:
- Nướu mặt ngoài thường bám chặt, biểu mô kết nối kéo dài theo bề mặt men, ngăn chặn việc đưa cây đo túi.
- Răng APE thường có mào xương nằm về phía thân răng hoặc ngang với CEJ, làm khó xác định CEJ.
Cách hiệu quả: Dùng phim quanh chóp. Khi có khác biệt (>3mm) giữa thân răng lâm sàng (từ cạnh cắn đến viền nướu) và thân răng trên phim (cạnh cắn tới CEJ) thì chẩn đoán là APE. Tuy nhiên, phim quanh chóp không đủ để phân biệt tiểu loại A và B vì khó biết được mối liên quan giữa CEJ và mào xương.

Để phân biệt tiểu loại A và B, kỹ thuật thăm dò xương dưới gây tê thường được khuyên dùng.
- Nếu cây đo chạm CEJ -> APE là tiểu loại A.
- Nếu cây đo túi chạm mào xương hoặc không chạm được CEJ -> Tiểu loại B.
Hạn chế: Thăm dò xương thực tế chỉ hiệu quả ở một số ít ca mà CEJ tách biệt so với mào xương. Đa số ca lâm sàng chỉ thấy 1 đường gờ lúc thăm dò, nhưng không biết rõ là do CEJ hay mào xương. Những giới hạn này khiến cho việc lật vạt trở nên cần thiết, và giới hạn việc chỉ cắt nướu thông thường. Thêm vào đó, trong tiểu loại B, cắt nướu đơn thuần dẫn đến thất bại trong việc tái lập khoảng giữa CEJ – mào xương, làm tái phát APE.
Một điều cần quan tâm khác: đặc điểm thường gặp với hầu hết các ca APE là sự hiện diện của xương vùng kẽ dày. Thất bại trong việc làm mỏng vùng xương này là 1 nguyên nhân dẫn đến thất bại điều trị APE.
Hậu quả và Mục tiêu điều trị
APE không chỉ là vấn đề thẩm mỹ mà còn gây khó khăn trong việc kiểm soát mảng bám vì giảm chiều cao thân răng lâm sàng và quá triển nướu, dẫn tới viêm nướu và hình thành túi giả.

Lành thương nướu viêm và giảm độ sâu túi giả thì không dễ đạt được với điều trị ban đầu. Men răng bị nhiễm dưới nướu cần được làm sạch; tuy nhiên cạo men răng với currett hoặc đầu siêu âm kim loại là chống chỉ định vì nguy cơ làm tổn thương men răng (phải sử dụng đầu nhựa hoặc polytetrafluoroethylene). Như một hệ quả, điều trị viêm bằng cách loại bỏ vi khuẩn chỉ có tác dụng ngắn nếu túi giả vẫn còn.
Viêm tái phát dù đã điều trị vi khuẩn kỹ càng là 1 chỉ định cho điều trị phẫu thuật APE. Ở Bệnh nhân không có yêu cầu về thẩm mỹ thì cần được khuyến khích và thông báo về sự thay đổi thẩm mỹ sau điều trị. Wax-up và mock-up trong miệng bệnh nhân thường hữu ích để làm nổi bật sự thay đổi.
Mục tiêu của điều trị phẫu thuật APE là:
- Đáp ứng yêu cầu thẩm mỹ của bệnh nhân khi họ không hài lòng với nụ cười hở lợi (gummy smile).
- Loại bỏ túi giả và do đó giúp bệnh nhân vệ sinh răng miệng đúng cách.
- Tạo cho răng viền nướu vỏ sò hài hòa với chiều cao và độ dày nướu sừng hóa thích hợp.

Nguồn tham khảo: Tuhocrhm.
Nha Khoa Asia
Hệ thống nha khoa uy tín hàng đầu, mang lại nụ cười rạng rỡ cho hàng triệu khách hàng.
